Dr Gabriel Tatu-Chițoiu: Ce este PSIHOZA DE TERAPIE INTENSIVĂ și de ce sunt legați pacienții de pat
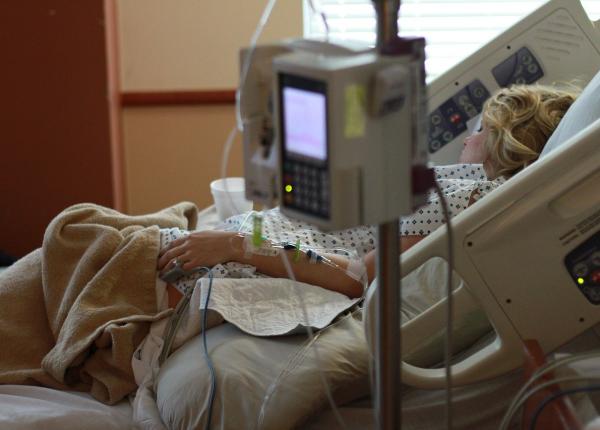
 Pacienți COVID-19 la ATI. Foto ilustrativă: Spitalul Militar Central
Pacienți COVID-19 la ATI. Foto ilustrativă: Spitalul Militar Central
Cunoscutul cardiolog Gabriel Tatu-Chițoiu, care lucrează din 1984 în Spitalul de Urgență Floreasca din București, explică cum dezvoltă unii pacienți psihoza de terapie intensivă și de ce ei ajung să fie...
„DESPRE PSIHOZA DE TERAPIE INTENSIVĂ SAU DE CE UNII PACIENȚI TREBUIE CONTENȚIONAȚI (LEGAȚI) LA PAT
....au trecut 24 de ore de când pacientul nostru se află în ATI; 24 de ore în care s-a simțit foarte rău, a fost luat de acasă cu girofar și sirenă, a trecut printr-un stop cardiac din care a fost scos cu 2 șocuri electrice, a trecut prin agitația din UPU, prin laboratorul de cardiologie intervențională și de acolo în ATI. Are montate 2 perfuzii, cablurile de monitorizare ECG, sondă urinară. În jurul lui mai sunt 7 bolnavi gravi, unii intubați și ventilați mecanic; 24 de ore în care alarmele de la monitoare si de la ventilatoare au sunat aproape continuu; 24 de ore de lumină continuă...nu prea a apucat să doarmă în această „linie intâi” cu personal medical care se agită continuu. În rezumat: 24 de ore în care pacientul nostru a fost luat de acasă,s-a simțit foarte rău, a fost “bombardat” din toate partile cu sunete, lumini, alarme, i s-au montat perfuzii, sonde și i s-au administrat tot felul de medicamente.
Unii dintre pacienți (repet, cam 30-40%) nu mai reușesc să facă față acestei situații. Mai ales cei care sunt mai în vîrstă, cei care au boli cronice și alcoolicii. Creierul lor nu mai reușește să integreze corect tot ceea ce se întâmplă în jurul lor. Tot ce este în jur este perceput ca o agresiune. Pacientul nostru devine inițial confuz, nu răspunde coerent la întrebările noastre…nu-și mai aduce aminte când și unde s-a născut..rapid devine agitat până la extrem. Nu mai este conștient, nu mai știe cum îl cheamă și unde se află. Are halucinații și delirează. Strigă, urlă continuu chemând obsesiv pe cineva. Deseori pe persoane care nu au nici o legătură cu familia. Poate prieteni din copilărie. Devine violent, înjură pe cei din jur, îi scuipă. Chiar dacă este om cu educație, chiar dacă la viața lui a fost profesor, academician…Lovește personalul medical, cu toții am încasat câte o lovitură de la astfel de pacienți. De regulă cu piciorul. Pacientul încearcă să-si scoată perfuziile, sonda urinară, cablurile de monitorizare. Aparatura poată cădea peste el, borcanele cu perfuzie la fel. Pacientul este sub tratament anticoagulant deci orice astfel de traumatism poate să-I declanșeze o hemoragie. El riscă să cadă din pat. Urlă continuu, vrea să se ridice, vrea să plece... astfel de pacienți pot avea o forță neobișnuită în ciuda faptului că sunt foarte bolnavi.
Pe scurt pacientul nostru a intrat în “Psihoza de terapie inensivă”. Am avut sute de astfel de pacienți. Ce putem face pentru el pentru ca altfel se autoagresionează, nu mai poți să îl tatezi?. Păi, la prima vedere, să-i administrăm niște injecții care să îl liniștească, care să îl adoarmă, să-l sedeze. O și facem. Dar nu putem să o facem la toți sau nu putem să le administrăm dozele care ar fi eficiente. De ce? Pentru că aceste sedative pot acționa asupra respirației pe care o inhibă până la o a opri cu totul. Iar pacientul deja respiră greu, prin boala lui (exemplu:COVID). Cu alte cuvinte poți să-i provoci un stop respirator. Aceleași (sau alte) sedative pot scădea tensiunea arterială până la a o prăbuși cu totul. Adică poți „băga” pacientul în colaps. Pe scurt – cu astfel de sedative poți să-i agravezi boala și chiar poți să îl omori. Cu o astfel de substanță (propofol) s-a omorât acasă Michael Jakson.
Ce-ți mai rămâne? Păi nu mai altă posibilitate decît să contenționezi pacientul la pat. Adică să îl imobilizezi la pat. De regulă se ia un cearșeaf, se leagă de rama patului și se trece peste pieptlu pacientului astfel încât acesta să nu se poată ridica. Dacă este nevoie trebuie să îl legi și de mâini. Altfel își smulge perfuziile și sondele. După care trebuie să il intorci periodic cînd pe dreapta cînd pe stânga pentru ca nu poate sta înțepenit continuu pe spate. Pentru asta ridici „grătarele” de protecâie de la pat, de o parte și de alta, ca să excluzi riscul ca pacientul să cadă din pat să-si spargă capul sau sa faca vreo fractură.
Pe scurt toată această contenție (legare) la pat o facem pentru a proteja pacientul de traumatismele pe care singur și le poate produce și pentru a putea să il tratăm.
Psihoza de terapie intensivă poate dura ore sau chiar 1-5 zile
Ce se întâmplă mai departe? Care este reacția membrilor de familie cînd îl găsesc în această stare și legat la pat pe tatăl/mama/soțul/soția pe care îi știau acasă de oameni liniștiți ? Ușor de intuit”, a explicat dr Gabriel Tatu-Chițoiu, pe pagina sa de Facebook.
Bărbatul cu arsuri pe 70% din corp nu întrunește condițiile de transfer în străinătate
Incendiu ATI Neamț. Ministrul Sănătății: saloanele ATI erau încuiate
Ministrul Sănătății Nelu Tătaru a declarat că ușile saloanelor ATI de la Spitalul Județean Piatra Neamț erau încuiate.
Cum se manifestă epuizarea termică. Cele 10 semne care îți arată că ești în pericol. Două categorii de persoane, în grupul extrem de vulnerabil
Epuizarea termică poate fi mortală. Este nevoie de asistență medicală pentru a preveni deteriorarea creierului și a organelor vitale.
Edemul glotic, afecțiunea care te poate ucide. Respirație îngreunată, tuse, sforăit, câteva din simptome
Edemul glotic este o afecțiune care te poate ucide în câteva clipe. Poate fi cauzat de mâncare sau alte boli.
ANCHETĂ: O studentă la Medicină diagnosticată greșit a murit. Mama fetei acuză medicii: „Au zis că se alintă”
Căpușă uriașă pe capul unei fetițe din Suceava. Părinții au dus-o la Urgență
O fetiță din Suceava a ajuns din parc la spital după ce părinții au văzut o căpușă uriașă prinsă de capul ei.
SMURD - 31 de ani de la înființare. DSU: Performanțele vizibile sunt rezultate ale muncii în echipă
Serviciul Mobil de Urgență, Reanimare și Descarcerare - SMURD - celebrează astăzi 31 de ani de la înființare.
Termometrul cu mercur, ilegal. Ce trebuie să faci dacă ai un termometru cu mercur acasă. Tudor Ciuhodaru: E infracțiune. E stabilită în Codul Penal
Durerea în piept, urgență medicală. Dr. Cristian Pandrea: E importantă, nu trebuie să așteptăm deloc. Ne gândim la ce e mai rău
Actorul Alexandru Arșinel, internat de urgență la o clinică privată din București
Actorul Alexandru Arșinel a fost internat de urgență la o clinică privată. Momentan nu se cunoaște motivul internării.
Managerul Spitalului de Psihiatrie din Craiova: 3 medici au sărit de la etaj; niciun pacient nu este rănit
Bărbat cu arsuri grave, la spital, după explozia unei butelii. Nenorocirea s-a petrecut în Drobeta Turnu-Severin
Un tânăr a suferit arsuri de gradul II după explozia unei butelii într-un bloc la marginea orașului Drobeta Turnu-Severin.
Incendiu ATI Neamț. Soția medicului-erou: ”îmi spunea încontinuu: eu sunt bine, ceilalți ardeau”
Tratamentul care ar putea reduce tensiunea arterială. Care este rolul rinichilor
Un nou tratament ar putea reduce semnificativ tensiunea arterială. Care este particularitatea acestuia.
Dr Săndesc: La noi e IADUL, nu avem paturi în secțiile ATI. Vestul Europei și-a câștigat libertatea și a transformat COVID-19 într-o viroză sezonieră
Incendiu ATI Neamț. Premierul: S-au efectuat lucrări fără niciun fel de aviz din partea DSP
Ce droguri au fost găsite la UNTOLD și ce efecte dau. Medicamente cu prescripție medicală, folosite de tineri. Cristian Paparau: Creează o distorsiune a percepției
Ce droguri au fost găsite la UNTOLD și care este efectul acestora. Pastilele cu prescripție medicală, folosite ca droguri.
Se schimbă ora. Dormim mai mult, dar riscurile sunt uriașe. Tudor Ciuhodaru: Abia de luni se vor simţi efectele. Unele pot fi chiar periculoase
Se schimbă ora. România trece, în acest weekend, la ora de iarnă. Vom dormi mai mult cu o oră, dar riscurile sunt uriașe.
Copil de 13 ani cu arsuri grave pe 60% din suprafața corpului după ce s-a s-a electrocutat la pescuit
Un puști de 13 ani are arsuri pe 60% din suprafața corpului după ce s-a electrocutat la pescuit.
Rafila: Nu mă aștept la mai mult de 35.000 de cazuri noi de COVID pe zi săptămâna viitoare. E posibil ca în ATI, cazurile grave să fie date de tulpina DELTA
Prefectul județului Timiș, operat de urgență după ce s-a accidentat grav la schi
Fotbalistul danez care s-a prăbușit pe teren, mesaj de pe patul de spital: nu mă voi da bătut!
Fotbalistul danez Christian Eriksen care s-a prăbușit pe teren a transmis un mesaj din spital.
Când sughițul devine o urgență medicală. Cele două simptome care trebuie să te trimită la medic. Poate fi vorba de un AVC
Când sughițul devine o urgență medicală. Alături de alte două simptome, acesta poate fi semnul unui AVC.