EXCLUSIV Tromboza venoasă: cum știi dacă ai, simptome și tratament. Andrada Bogdan: Picior umflat, mers dificil. Terapia care topește cheagul
 Tromboza venoasă - Foto: Freepick @toa55 @kuprevich
Tromboza venoasă - Foto: Freepick @toa55 @kuprevich
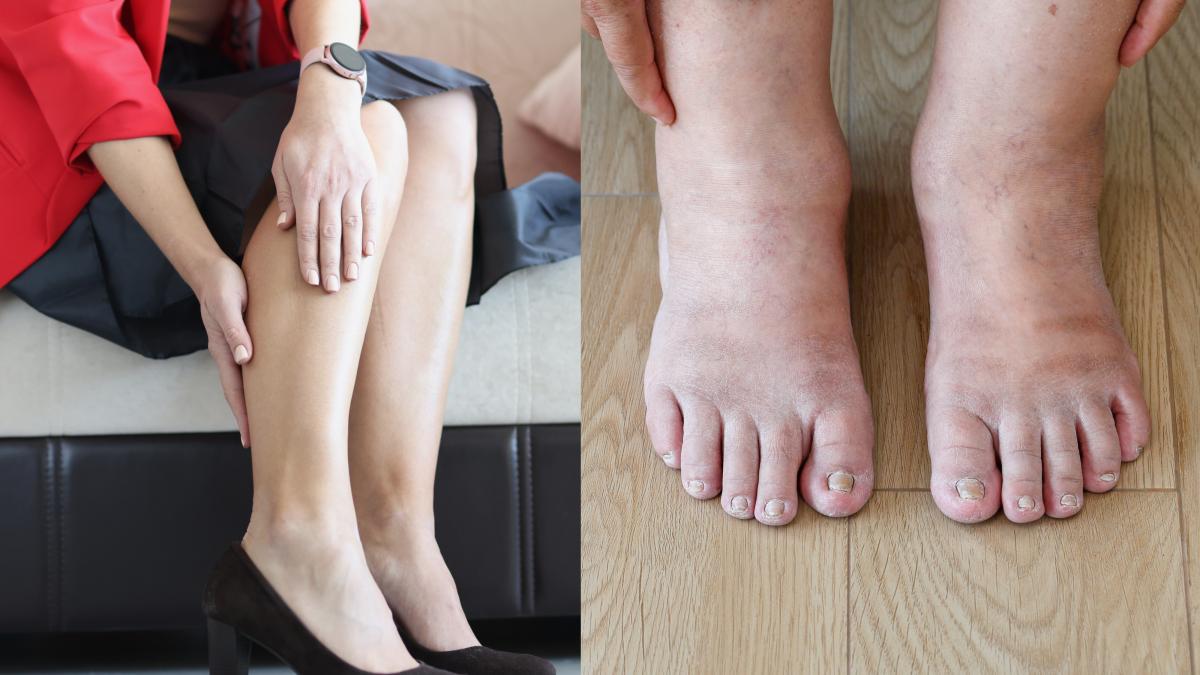
Tromboza venoasă profundă - cum apare, care sunt factorii de risc și cum se poate trata.
Tromboza venoasă profundă apare prin formarea unui cheag de sânge în interiorul unei vene situate profund, cel mai frecvent la nivelul gambelor, coapselor sau pelvisului, dar poate să apară și la nivelul brațelor sau, mai rar, în alte părți ale corpului.
Sângele se coagulează în interiorul unei astfel de vene, dând naștere unuia sau mai multor cheaguri care blochează circulația și afectează astfel întregul membru.
Din fericire, tromboza venoasă profundă poate fi tratată eficient prin proceduri moderne minim invazive.
"Dacă nu sunt probleme vasculare arteriale, ci e vorba de o tromboză venoasă, care ar fi simptomele și în ce măsură poate servi gestul intervențional, cum poate interveni cardiologul?", a întrebat jurnalistul Val Vâlcu.
"În ceea ce privește trombozele în axele venoase la nivelul membrelor inferioare, simptomatologia poate să se întrepătrundă un pic cu boala arterială. Durerea de picior evident poate să apară spre deosebire de boală arterială care este frecvent bilaterală.
În general, boala venoasă, atunci când se manifestă în mod acut cu tromboză este de obicei unilaterală și pacientul se plânge de durere la nivelul gambei sau coapsei, în funcție de sediul trombotic și edem la nivelul acelui picior.
Mers dificil în funcție de cât de umflat este acel picior", a declarat Andrada Bogdan, specialist în cardiologie intervențională la Spitalul Clinic SANADOR, în exclusivitate pentru DC Medical.
Cum știi dacă ai tromboză
Există mai mulți factori de risc, care pot duce la apariția unor cheaguri de sânge la nivelul venelor profunde. Cei mai importanți sunt:
- sedentarismul;
- vârsta;
- depășirea greutății optime – persoanele supraponderale sau obeze;
- fumatul;
- tratamentul cu anticoncepționale sau terapia de substituție hormonală;
- bolile inflamatorii pelviene (colita ulcerativă, boala Crohn);
- sarcina;
- bolile ereditare (factorul V Leiden), potrivit SANADOR.
"Deci când se umflă picioarele, ai avut o zi grea, ai stat la birou, în avion, se umflă egal amândouă. Dacă ai edem la un singur picior și durere, atunci trebuie să fie o tromboză", a continuat Val Vâlcu.
"Ce se poate face este după un diagnostic corect în faza acută și subacută. În era actuală a dispozitivelor și terapiilor endovasculare se pot face revascularizări și la nivelul membrelor.
Există dispozitive care se introduc pe venă, care trombo-aspiră și în același timp eliberează medicamente, de liză, de topire a cheagului.
Este un mecanism combinat de topire medicamentoasă cu aspirare mecanică care eficientizează la maxim tratamentul în această patologie", ne-a explicat medicul.
Tromboza poate fi prevenită prin adoptarea unui stil de viață sănătos, care presupune mișcare, menținerea unei greutăți normale, hidratarea corectă și renunțarea la fumat.
Terapia prin compresie, care înseamnă purtarea unor ciorapi medicinali de compresiune, este de asemenea utilă pentru a preveni tromboza venoasă profundă și instalarea sindromului post-trombotic.
Cât durează o astfel de intervenție?
"Atât de mult cât trebuie. În general, la artere procedurile pot să dureze 1 oră și jumătate sau două, în funcție de complexitate și de multitudinea de nivele la care se află îngustări sau ocluzii.
În ceea ce privește venele, procedurile pot să fie un pic mai lungi, pentru că dai medicament, aștepți să-și facă un pic efectul, aspiri, reaspiri.
Procedurile endovasculare, în general, dacă nu implică și timp chirurgical, se fac sub anestezie locală. În cazul procedurilor mai lungi sau care implică un anume grad mai mare de risc, se pot face sub sedare profundă.
Dar în general nu vorbim de anestezie totală și necesită internare cu siguranță.
Orice procedură endovasculară necesită internare cu supraveghere, în general 24 până la 48 h.
Depinde foarte mult, nu atât de reușita procedurii, cât mai ales de evoluția ulterioară a piciorului.
Tipul de reluare a fluxului și complicațiile care pot să apară post-procedural", a continuat medicul Andrada Bogdan.
Echipe complete de medici
"E necesar ca în clinică, în spitalul în care se practică astfel de intervenții, să existe și chirurg dacă cumva evoluează prost sau dacă endoscopul afectează vasul respectiv?", a întrebat Val Vâlcu.
"Da, în echipele moderne există acest concept pe care îl avem și în partea de inimă, de cord, de vascular team, echipa vasculară, care înseamnă medicul intervenționist care face procedurile endo-vasculare, înseamnă chirurgul vascular care chiar dacă nu este în sală, este undeva în așteptare, știe despre ceea ce se întâmplă, știe că avem un pacient cu risc înalt de potențiale complicații..
Și asociat trebuie să ai în spate un întreg arsenal de medici: medic imagist câteodată, dacă îți completezi explorările cu angio-CT, de exemplu, medic diabetolog, ortoped apropo de piciorul diabetic, podolog există o întreagă echipă.
Iarăși, acești pacienți sunt pacienți care nu au boală vasculară periferică, sunt pacienți care au ateroscleroză și asta înseamnă afectarea potențială și în alte sfere. Adică ai nevoie de un cardiolog care să facă un bilanț cardiac al pacientului, ecografie cardiacă, de un neurolog atunci când vorbim de boala arterială la nivelul vaselor carotide, în general e bine să ai o echipă cu care să lucrezi și care să fie acolo", a spus medicul.
Pacientul, controlat și monitorizat pe tot parcursul vieții
"După intervenție pacientul urmează să revină la control sau este monitorizat, în general atunci când facem proceduri de revascularizare ne place să știm ceea ce facem.
Pacientul merge într-o evaluare clinică sau cel puțin ai un feedback al pacientului la o lună: Îmi este bine? Piciorul este mai bine? Mi-a crescut pragul de mers?
Cel puțin aceste simple întrebări ar trebui să și le pună pacientul și totodată, medicul curant la o lună.
Ulterior, între 3 și 6 luni, în funcție de cum evoluează lucrurile, cu siguranță facem un Doppler arterial ca să vedem că rezultatele s-au păstrat pe termen scurt și pacientul este urmărit cu examenele clinice ulterioare imagistice, non-invazive pe tot parcursul vieții, o dată pe an, o dată la șase luni, în funcție de de patologia respectivă", a conchis Andrada Bogdan, specialist în cardiologie intervențională la Spitalul Clinic SANADOR.
Vezi mai multe în video:
-
-
Mâncărimi în zona intimă: cauze, prevenție și tratament corect19.04.2026, 20:54
-
-
Cum să îți îmbunătățești memoria. 5 strategii dovedite de neuroștiință19.04.2026, 17:44
-
Pancreatita, cauză frecventă și intensă a durerii abdominale superioare. Dr. Oana Dolofan: Durere bruscă
EXCLUSIV Limfedemul, complicația ascunsă după operația de cancer mamar. Ramona Schenker: Invalidantă pentru paciente
EXCLUSIV Dermatita atopică NU e o formă de alergie. Dr. Alin Nicolescu: Provoacă astm sau rinită
EXCLUSIV De ce NU trebuie să te bazezi pe AI pentru diagnostic. Dr. Tudor Ciuhodaru: Orice întârziere, letală
EXCLUSIV Semnele de alarmă din sarcină care trebuie să te trimită la medic. Dr. Ingrid Gheorghe (SANADOR): Necesită prezentare imediată
Singurătatea bătrânilor, sunetul care îți rupe inima
EXCLUSIV Tratamentul oncologic cu rezultate maxime. Dr. Matei Bâră: Reducem toxicitatea
Tratamentul care înlocuiește terapiile toxice împotriva cancerului. Are precizie de milimetru.
EXCLUSIV Cum aleg medicii tratamentul care îți poate salva viața în cancer
EXCLUSIV Cancerul care te condamnă la moarte. Dr. Amedeia Niță: România încă are cazuri avansate
EXCLUSIV Pacienții, acces mai facil la tratament. Radu Gănescu: Să schimbăm paradigma
EXCLUSIV Ce trebuie să știi dacă ai avut o rudă diagnosticată cu cancer. Conf. dr. Viorica Rădoi: Anamneză amănunțită și un istoric familial
EXCLUSIV Psihologia copilului și kinetoterapia se întâlnesc la DrPsy! Camelia Ștefan, interviu
EXCLUSIV "Știm exact ce provoacă infarct și AVC cu mulți ani înainte!" Lecția profesorului John Deanfield, cardiolog de renume
Cum a reușit Andreea Mantea să scape de kilogramele nedorite
EXCLUSIV Cum lucrează echipa multidisciplinară în oncologie. Dr. Lucia Stănculeanu (SANADOR) explică
Căldura și tulburările afective, subiectul săptămânii la DrPsy
EXCLUSIV Testele genetice, rol în personalizarea tratamentului oncologic. Conf. dr. Viorica Rădoi: Facem plan de screening. Diagnostic precoce. Dr. Eduard Dănăilă: Sunt gratuite
Un simplu test îți poate dezvălui riscul de cancer cu ani înainte ca boala să apară. Se poate face gratuit.
EXCLUSIV Acces inegal la sănătate. Radu Gănescu: Zona rurală este foarte deficitară la serviciile medicale. Pacienții ajung târziu
Accesul inegal la servicii medicale pune în pericol sănătatea românilor și exercitarea democratică.